UNE AUGMENTATION DU SCORE VAGINAL OU ECHOGRAPHIQUE D’UNE ENDOMETRITE S’ACCOMPAGNE D’UNE REDUCTION DU POURCENTAGE DE GESTATION.
CONTEXTE
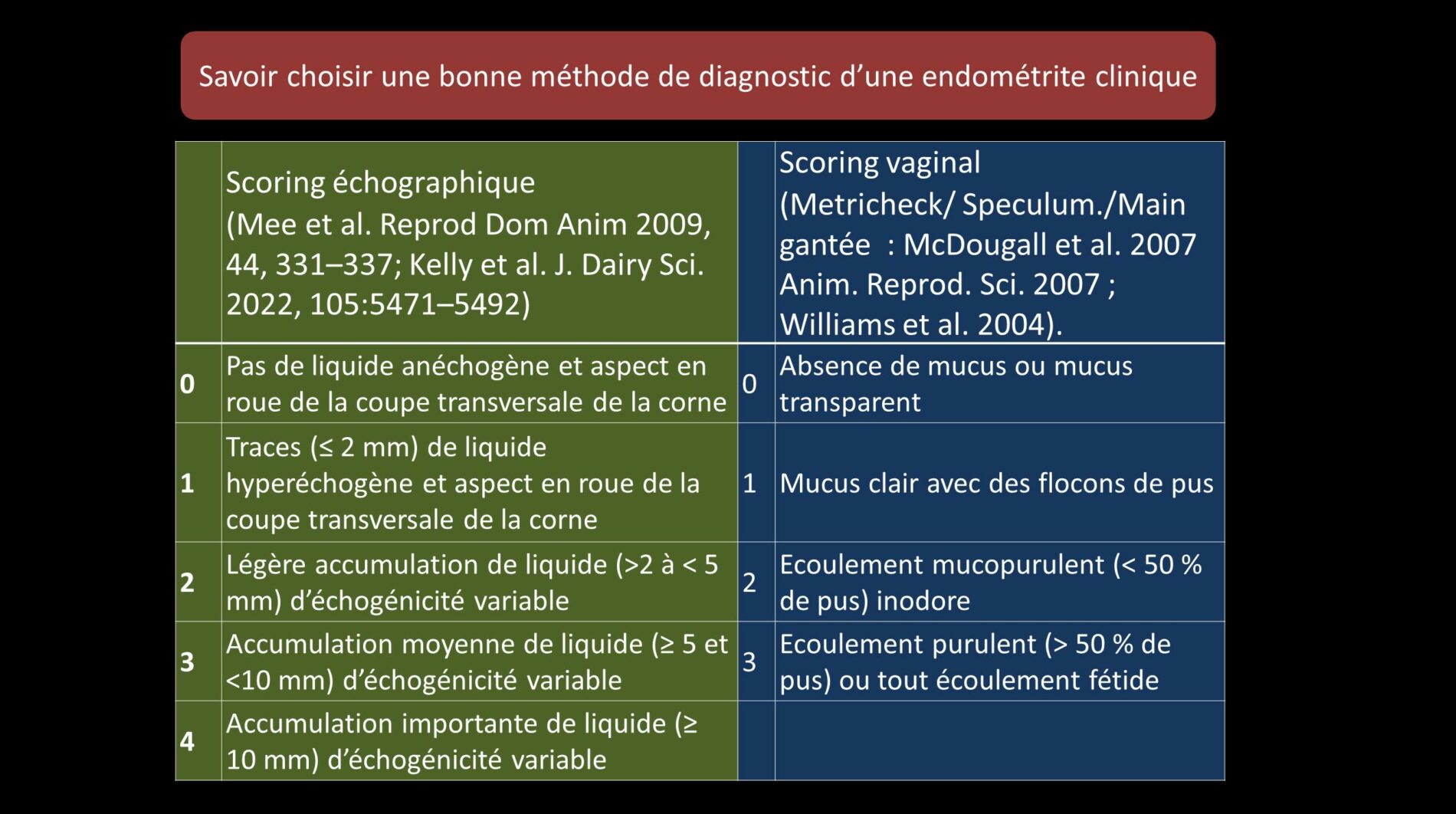
Vous avez l’embarras du choix pour diagnostiquer une endométrite clinique à savoir un état inflammatoire qui se manifeste au-delà des trois premières semaines du postpartum : la vaginoscopie au moyen d’un spéculum, le Metricheck ou la main gantée pour identifier la présence d’un écoulement vaginal anormal, l’échographie, l’examen cytologique pour quantifier la quantité de neutrophiles dans un prélèvement utérin réalisé au moyen d’une cytobrosse ou d’un drainage de la cavité utérine, la biopsie utérine, la culture microbiologique du prélèvement. Ces méthodes ont permis de distinguer les endométrites cliniques et subcliniques. Cliniquement, il est vrai, il est difficile d’identifier l’origine d’un écoulement vaginal anormal : il peut être vaginal, cervical ou encore utérin. Aussi, serait-il plus approprié de parler d’EVP (PVD : Purulent Vaginal Discharge).
Il est évident par ailleurs que les différentes méthodes de diagnostic possibles présentent des sensibilités et spécificités différentes et donc un degré d’exactitude variable, celui-ci pouvant inciter le praticien à traiter ou pas l’animal atteint au moyen d’un traitement hormonal et/ou antifectieux.
L’étude se propose de comparer un examen vaginal au moyen d’un métrickeck à un un examen échographique de l’utérus, la comparaison étant basée sur le % de gestation enregistré par la suite.
MATERIEL ET METHODES
Soit 5049 examens cliniques réalisés 25 à 86 jours postpartum (médiane de 49 jours) sur 2460 vaches durant 5 ans dans 8 exploitations laitières irlandaises pratiquant des vêles groupés au printemps (Grazing system). Deux méthodes d’examen vaginal ont été utilisées : le Metricheck pour tester la présence ou non d’un écoulement vaginal et sa nature et l’échographie des cornes utérines pour évaluer la présence ou non et sa nature de liquides.
Les vaches avec un score vaginal ou un score échographique ≥2 ont été traitées au moyen d’une injection de PGF2a (en cas de présence d’un corps jaune) et d’une injection intra-utérine de cephapirine. La période de reproduction a été de 6 semaines. Le score corporel de chaque vache a été évalué. Les données (score de dystocie, rétention placentaire, gémellité, sexe du veau, dates d’IA) de chaque vache ont été enregistrées. Un constat de gestation a été posé 30 et 60 jours après la dernière insémination.
Diverses analyses statistiques ont été utilisées pour identifier l’effet des différents scores sur la probabilité d’obtention d’une gestation.
LEURS OBSERVATIONS
- % de vaches inséminées au cours des 24 premiers jours de la période de reproduction définie : 88
- % de gestation en 1ère IA : 56 %
- Intervalle entre la 1ère IA et la gestation : 34,5 jours
- % de vaches gestantes au terme de la période de reproduction (6 semaines) : 69 %
Une augmentation du score s’accompagne d’une réduction de la fertilité
Le risque relatif (HR : Hazard Ratio) de gestation a été de 0.88, 0.74 et 0.65 pour un score vaginal respectivement égal à 1, 2 et 3. Autrement dit la probabilité de gestation a été respectivement de 88, 74 et 65 % ou encore que les vaches avec des scores de 1, 2 ou 3 ont respectivement 12, 26 et 35 % de chances en moins d’être gestantes par rapport aux vaches avec un score de 0.
Le risque relatif (HR : Hazard Ratio) de gestation a été de 0.82, 0.79, 0.62 et 0.39 pour un score échographique respectivement égal à 1, 2, 3 ou 4. Autrement dit la probabilité de gestation a été respectivement de 82, 79, 62 et 39 % ou encore que les vaches avec des scores de 1, 2, 3 ou 4 ont respectivement 18, 21, 38 et 61 % de chances en moins d’être gestantes par rapport aux vaches avec un score de 0.
Les effets d’autres facteurs ne peuvent pas être négligés.
Quelque soit la méthode du scoring, les multipares et les vaches maigres (< 2.75) ont moins de chances d’être gestantes. A l’inverse, la probabilité de gestation augmente avec la durée de la période d’attente.
Il faut choisir sa méthode
Les méthodes propédeutiques sont différentes. Elles sont toutes les deux moins sensibles que spécifiques c’est-à-dire qu’elles sont davantage capables d’identifier les vaches qui ne présentent pas d’endométrite que celles qui en présentent. Les sensibilités (Se) et spécificité (Sp) ont été respectivement de 0.44 (0.29 à 0.60) et de 0.90 (0.86 à 0.93) pour les scores vaginaux et de 0.67 (0.33 à 1.0) et 0.91 (0.83 à 1.0) pour les scores échographiques. D’autres études ont démontré que le score vaginal est également moins sensible (64,2 à 70,7 %) que spécifique (88,1 à 96,6 %) (McDougall et al. 2020 ; Arango-Sabogal et al. 2019). Sur base d’un diamètre de la lumière utérine > 1 mm, la Se et la Sp ont été respectivement de 38,5 et 78 % (Barlund et al. 2008). Les méthodes cytologiques témoignent d’une Se et d’une Sp respectivement comprises entre 38,5 et 88 %) et entre 78 et 62 %, ces deux études ayant il est vrai considéré des seuils en neutrophiles différents (> 8 % vs > 10 et 18 %) à des périodes du postpartum différentes également (28 à 41 jours vs 21 à 33 et 34 à 47 jours) (n Barlund et al. 2008, Meira et al., 2012).
Il faut choisir le moment de l’examen
L’effet négatif des scores vaginaux 2 et 3 ne s’observe que s’il a été diagnostiqué plus de 3 semaines avant le début de la période de reproduction. Les scores 1, 2 et 3 n’ont un effet négatif que s’ils ont été posés dans les 3 semaines précédant cette période de reproduction. Cet effet est réel que le score échographique ait été posé plus ou moins de 3 semaines avant le début de la période de reproduction.
Plus tard on pose le diagnostic et moins bonne est la sensibilité de la méthode. C’est surtout vrai pour la méthode échographique. Sa Se est de 87 % entre 25 et 45 jours mais de 36 % entre 46 et 86 jours. Cette diminution est vraisemblablement imputable au phénomène d’auto-guérison classiquement observé (Dubuc et al. 2010; Giuliodori et al. 2017) ou au passage de l’endométrite d’une manifestation clinique à une manifestation subclinique (Kelly et al., 2020).
QUE RETENIR ?
Un score vaginal ≥ 2 ou échographique ≥ 1 s’accompagnent d’une réduction de la fertilité.
Un contrôle d’involution utérine pour un dépistage précoce des endométrites (mais pas seulement) est incontournable surtout si elle est réalisée plus de 3 semaines avant la fin de la période d’attente.
La méthode vaginale (Métricheck ou vaginoscopie) et la méthode échographique sont utilisables, la seconde ayant une meilleure Se et Sp que la première si un score ≥ 1 est considéré.
Des scores ≥ 1 sont à considérer pour identifier une endométrite clinique et le cas échéant décider d’un traitement.